- Anfahrt / Parkplätze
- Öffnungszeiten / Sprechstunden
- Ansprechpartner
- Anmeldung stationärer Aufenthalt
- Unterlagen stationärer Aufenthalt
- Versicherung und Zuzahlung
- Wahlleistungen stationärer Aufenthalt
- Patientenbegleitdienst
- Patientenfürsprecherin
- Klinikseelsorge
- Patientengrüße
- Entlassmanagement
- Häusliche Versorgung
- Patienten-/Besucherinformationen A-Z
- Informationsmaterial
- FAQ - häufig gestellte Fragen
- Orthopädische Schwerpunkte
- Privatärztliche Behandlung
- Betreuung Sportvereine
- Ambulanz (Poliklinik)
- Pflege
- Physiotherapie
- Würzburger EndoProthetikZentrum
- Forschung
Ihr Kontakt zu uns
Orthopädische Klinik
König-Ludwig-Haus
Brettreichstraße 11
97074 Würzburg
Tel. 0931 803-0
Fax: 0931 803-1209
info@koenig-ludwig-haus.de
Hüftendoprothetik - weiterführende bzw. tiefer gehende Informationen
Nachfolgend haben wir für Sie weiterführende und tiefer gehende Informationen rund um das Thema Hüftendoprothetik zusammengestellt.
Mit einem Klick auf die Themen öffnen Sie die dazugehörigen Informationen.
Impingement des Hüftgelenkes (femoroacetabuläres Impingement) und Hüftgelenksdysplasie
Das Impingement-Syndrom des Hüftgelenks ist wie die Hüftgelenksdysplasie eine Vorstufe der Arthrose des Gelenkes, die letztendlich unbehandelt zum künstlichen Hüftgelenksersatz führen kann.
>> Link auf YouTube - Kann man einen operativen Eingriff vermeiden?![]() (externer Verweis)
(externer Verweis)
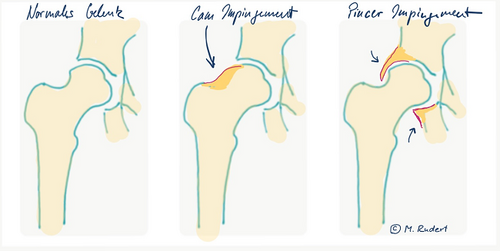
Beim Impingement-Syndrom (Einklemmungs-Syndrom/Anschlags-Syndrom) des Hüftgelenkes werden grundsätzlich zwei Formen unterschieden:
- Cam-Impingement (fehlende Taillierung des Schenkelhalses bei knöchernem Überstand am Schenkelhals)
- Pincer-Impingement (Übergreifen der Hüftpfanne).
Abbildung mit der Darstellung eines normalen Hüftgelenks, eines mit Cam-Impingement und eines mit Pincer-Impingement (© M. Rudert)
Beide Formen können einzeln oder in Kombination zu einer Enge im Hüftgelenk mit bewegungs- und belastungsabhängigen Schmerzen und Bewegungseinschränkung führen.
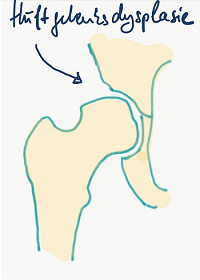
Bei der Hüftgelenksdysplasie liegt hingegen keine Enge vor, sondern das Gelenk ist zumeist aufgrund einer unzureichenden Überdachung des Hüftkopfes hypermobil bzw. gut beweglich.
Abbildung Hüftgelenksdysplasie mit schlechter Überdachung des Hüftkopfes durch die zu kleine Hüftpfanne (© M. Rudert)
Auch eine Hüftgelenksdysplasie kann durch die vermehrte Beweglichkeit zu einem Anschlagphänomen zwischen Schenkelhals und Pfannenrand führen. Die Hüftgelenksdysplasie kann zudem - wie auch das Impingement - zu einer Arthrose führen. Es existieren in diesem Zusammenhang - abhängig von der Symptomatik des Patienten und der bestehenden Instabilität - verschiedene Therapiemöglichkeiten, um die Entstehung einer Arthrose hinauszuzögern bzw. aufzuhalten. In unserem Haus werden hierzu sowohl knöcherne Umstellungsoperationen des Oberschenkelknochens als auch des Beckenknochens angeboten. Hierbei handelt es sich um Operationstechniken, bei denen eine knöcherne Fehlstellung durch eine gezielte operative Knochendurchtrennung mit anschließender Fixierung in korrigierter Stellung erfolgt.
Als Basisdiagnostik führen wir als Haus der orthopädischen Maximalversorgung eine entsprechende zielgerichtete Röntgendiagnostik sowie eine weiterführende hochauflösende Kernspin- oder MRT-Diagnostik (3 Tesla MRT mit radiärer Schnittführung durch den Schenkelhals) in Zusammenarbeit mit der Radiologischen Abteilung des Universitätsklinikums Würzburg durch. Gegebenenfalls können weitere bildgebende Verfahren, wie beispielsweise eine zusätzliche Rotationsanalyse erfolgen.
Bei Versagen konservativer Therapiemaßnahmen (Schmerztherapie, Physiotherapie) bieten wir als operative gelenkerhaltende Therapiemöglichkeiten bei Cam-Impingement des Hüftgelenkes die offene Schenkelhalstaillierung (Entfernung des knöchernen Überstandes am Schenkelhals) und bei Knorpel- und Labrumschäden (Schäden der Gelenklippe) eine Knorpel- und Labrum-Chirurgie im Rahmen einer Gelenkspiegelung des Hüftgelenkes an. Die verschiedenen Formen des Pincer-Impingements können Sie in unserem Hause arthroskopisch-assistiert, aber auch durch entsprechend größere Eingriffe wie der chirurgischen Hüftgelenksluxation (Verfahren nach Ganz) oder Korrekturoperationen am Becken behandeln lassen.
Den meist jungen Patienten kann mit gelenkerhaltenden Maßnahmen geholfen und ein Hüftgelenkersatz durch eine Hüftprothese hinausgezögert werden.
Implantation einer Hüftgelenkendoprothese (minimalinvasiver Zugang)
Prinzipiell stehen zur Einbringung (Implantation) eines künstlichen Hüftgelenkes eine Reihe von verschiedenen operativen Zugangswegen und operativen Techniken zur Verfügung. Bereits seit dem Jahr 2007 - und somit als eine der ersten Kliniken Deutschlandweit - verwenden wir an der Orthopädischen Klinik König-Ludwig-Haus den „direkten anterioren (vorderen) Zugangsweg“ als Standardzugang zum Hüftgelenk (Literatur zum Thema aus dem König-Ludwig-Haus s.u.). Bei über 90% der Patienten wird auf diesem Wege in unserem Haus ein künstliches Hüftgelenk eingebracht. Dieser Operationsweg bietet mehrere Vorteile gegenüber anderen Zugangswegen zum Hüftgelenk. Er ermöglicht die „minimal-invasive“ Implantation eines Hüftgelenkes, gekennzeichnet durch einen sehr kleinen Hautschnitt. Hierdurch wird meist kosmetisch ein sehr gutes Ergebnis erzielt. Zudem wird beim „direkten anterioren (vorderen) Zugangsweg“ eine Lücke zwischen zwei Muskeln (Hueter- bzw. Smith-Petersen-Intervall) genutzt, um an das Hüftgelenk zu gelangen. Somit muss kein „künstlicher“ Zugangsweg, bei dem Muskeln oder Sehnen durchtrennt werden, geschaffen werden. Die meisten Patienten dürfen noch am Operationstag aufstehen und unter physiotherapeutischer Anleitung die ersten Übungen durchführen. Demzufolge können Patienten schneller mit der Rehabilitation beginnen. Auch ist die Dauer des allgemeinen Krankenhausaufenthaltes für die Mehrzahl der Patienten verkürzt.
>> Link auf YouTube - Warum sollte ich mich für das König-Ludwig-Haus entscheiden?![]() (externer Verweis)
(externer Verweis)
Literatur zum Thema aus dem König-Ludwig-Haus (Verlinkungen - blau gekennzeichnet - führen auf das jeweilige frei erhältliche PDF):
Noth U, Rudert M: Minimal-invasive Huftendoprothetik. Orthopade 2012, 41(5):337.
Noth U, Nedopil A, Holzapfel BM, Koppmair M, Rolf O, Goebel S, Eulert J, Rudert M: Der minimal-invasive anteriore Zugang. Orthopade 2012, 41(5):390-398.
Ludemann M, Kreutner J, Haddad D, Kenn W, Rudert M, Noth U: MRT-basierte Messung des Muskelschadens nach minimal-invasiver Huftprothesenimplantation. Orthopade 2012, 41(5):346-353.
Holzapfel BM, Heinen F, Holzapfel DE, Reiners K, Noth U, Rudert M: Nervenlasionen nach minimal-invasiver Huftendoprothetik. Orthopade 2012, 41(5):354-364.
Hoberg M, Rudert M, Tillmann B: Minimal-invasive Huftendoprothetik - was muss geschont werden? Orthopade 2012, 41(5):338-345.
Implantation einer Hüftgelenkendoprothese - Implantatwahl
Das natürliche Hüftgelenk ist ein Kugelgelenk, welches durch den Kopf des Oberschenkelknochens und einer schalenförmigen Vertiefung des Beckenknochens gebildet wird. Ebenso wie der Kopf des Oberschenkelknochens ist auch die schalenförmige Vertiefung, die Gelenkpfanne, mit Gelenkknorpel ausgekleidet, um die übertragenen Belastungskräfte zu dämpfen und problemloses Gleiten zu ermöglichen.
Im Rahmen des Gelenkverschleißes tritt eine Abnutzung des Knorpels auf, und der darunterliegende Knochen wird einer übermäßigen Belastung ausgesetzt. Dies führt zum einen zu starken Schmerzen, zum anderen zu einer Reaktion des Knochens auf den vermehrten Druck. Dieser verdichtet sich (subchondrale Sklerosierung) und versucht, durch Anbauten (Osteophyten) die Kontaktfläche zu vergrößern. Im weiteren Verlauf gibt der verdichtete Knochen nach und es bilden sich flüssigkeitsgefüllte Hohlräume im Knochen, sogenannte Zysten. Diese können einbrechen, wodurch eine vollständige Zerstörung der ursprünglichen Gelenkoberfläche eintreten kann.
Durch den Einbau eines künstlichen Hüftgelenks können die ursprünglichen Gelenkverhältnisse und damit ein dauerhaft schmerzfreies und frei bewegliches Hüftgelenk wiederhergestellt werden. Hierfür müssen am Becken eine künstliche Gelenkpfanne und am Oberschenkelknochen ein künstlicher Kopf mit einer abriebarmen und sehr glatten Gleitoberfläche eingebracht werden.
Am Becken werden die knöchernen Anbauten entfernt und eine neue halbkreisförmige Metallschale aus einer Titanlegierung mit poröser Oberfläche eingebracht. Diese verklemmt sich „Press-Fit“ im Knochen, so dass eine sofortige Vollbelastung möglich ist. Zusätzlich kann der Knochen in die poröse Oberfläche einwachsen, um einen dauerhaften Halt der künstlichen Gelenkpfanne zu gewährleisten. In diese Metallschale wird anschließend die Gleiteinlage, das sogenannte Inlay, eingebracht. Diese besteht entweder aus einem äußerst abriebarmen und stabilen Kunststoff oder einer extrem harten Keramik, welche einen noch geringeren Abrieb bietet, aber dafür etwas spröder ist. Welche für Sie die ideale Gleiteinlage ist, hängt zum einen von Ihrem Alter, aber auch von der beruflichen und freizeitlichen Belastung des Hüftgelenks ab Dies besprechen wir gerne mit Ihnen in unserer Spezialsprechstunde.
Metallpfanne mit Polyethylen-Inlay und Keramikkopf (mit freundlicher Genehmigung der Firma Zimmer)
Metallpfanne mit Keramikinlay und Keramikkopf (mit freundlicher Genehmigung der Firma Zimmer)
>> Link auf YouTube - Woraus besteht ein künstliches Hüftgelenk?![]() (externer Verweis)
(externer Verweis)
In seltenen Fällen ist der Beckenknochen durch starken Verschleiß, ausgeprägte Osteoporose oder durch eine angeborene Fehlbildung so ausgedünnt, dass eine zementfreie Press-fit-Verankerung nicht ausreichend sicher ist.
Bei sehr weichem oder stark ausgehöhltem Knochen wird auf das Einschlagen der Metallschale verzichtet und die Gleitpfanne mit sogenanntem Knochenzement (Polymethylmethacrylat – PMMA) fixiert. Dies erlaubt ebenfalls eine sofortige Vollbelastung, da sich der Knochenzement an die vorhandenen Strukturen anpasst und als Füllmaterial dient.
Sollte die vorhandene Knochenschale durch einen Unfall oder durch eine angeborene Fehlbildung keinen ausreichenden Knochengrund für die künstliche Pfanne bieten, muss die Pfanne ggf. durch zusätzliche Laschen und Schrauben am Becken befestigt werden.
Dies ist beim Einbau einer Erstprothese (Primärimplantat) zwar nur äußerst selten erforderlich, aber in der Orthopädischen Klinik König-Ludwig-Haus sind auch diese besonderen Prothesen stets vorrätig, so dass unsere Operateure bei einer solchen Ausnahmesituation darauf zurückgreifen können. In jedweder Situation wählen wir ausschließlich Implantate von höchster Qualität, deren Verträglichkeit und ausgezeichnete Langzeithaltbarkeit erwiesen sind. Laut des letzten Berichtes des Australischen Hüftendoprothesenregisters weisen die von uns verwendeten Standardimplantate (M/L Taper Femurschaft, Allofit Pfanne) am Hüftgelenk 5-Jahres Überlebensraten von etwa 98% auf (https://aoanjrr.sahmri.com/annual-reports-2018![]() - externer Verweis).
- externer Verweis).
Auch bei der Schaftimplantation gibt es grundsätzlich zwei verschiedene Formen der Verankerung. Auf der einen Seite die zementfreie Versorgung, welche in der Mehrzahl der Fälle angewendet werden kann, und auf der anderen Seite die zementiere Versorgung. Die Entscheidung, welches Implantat und welche Verankerungsart verwendet wird, hängt vom Alter, der Knochenqualität (z.B. Osteoporose) und auch von eventuell gegebenen anatomischen Besonderheiten ab. Daher werden vor der Operation im Rahmen des Aufklärungsgespräches ausführlich die verschiedenen Möglichkeiten und ggf. die Besonderheiten besprochen. Um ein bestmögliches Ergebnis zu erzielen, wird die Entscheidung während der Operation nochmals durch den Operateur bewertet und je nach Befund ggf. angepasst.
Bei körperlich aktiven Patienten wird in der Regel ein zementfreier Prothesenschaft aus Titan verwendet. Dieser verankert im oberen Anteil des Oberschenkelknochens und einem Teil des Schenkelhalses. Der Schaft wird Press-fit eingebracht und hat eine spezielle Beschichtung, um das Einwachsen im Knochen zu verbessern. Auf Wunsch des Patienten bieten wir auch die Implantation eines Kurzschaftes an. Bei der Einbringung dieses Implantates wird weniger Knochen geopfert, was im Falle einer Wechseloperation eine verbesserte Knochensituation verspricht
Firma Zimmer ML-Taper zementfreier Schaft (mit freundlicher Genehmigung der Firma Zimmer)
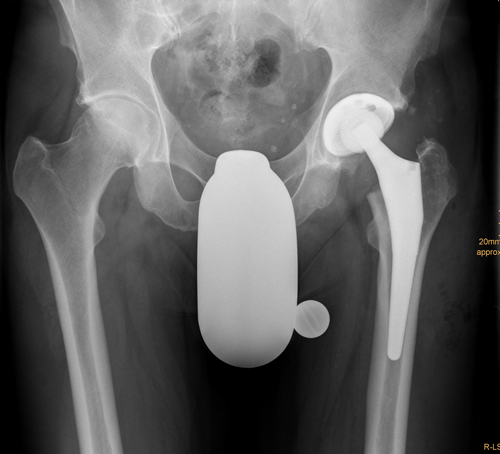
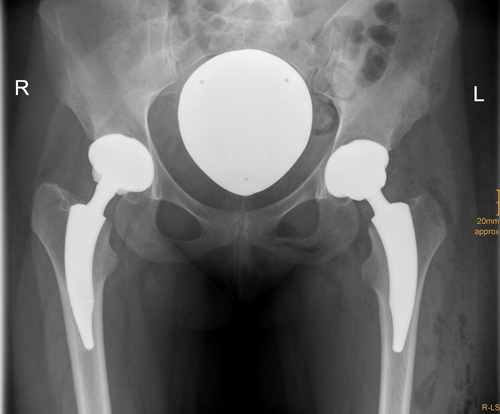
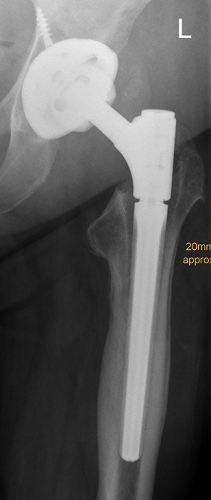
postoperative Röntgenkontrolle nach zementfreier Hüft-Totalendoprothesen
postoperative Röntgenkontrolle nach zementfreier Kurzschaftprothese (Firma Smith&Nephew; Nanos-Kurzschaft)
Bei Patienten mit höherem Alter und bei Patienten mit eingeschränkter Knochenqualität (z.B. Osteoporose) oder auch anatomischen Besonderheiten, die eine zementfreie Versorgung nicht erlauben, wird ein zementierter Schaft eingebracht. Hierbei wird bei der Implantation ein spezieller Knochenzement verwendet, der in Kombination mit dem Schaft unmittelbar nach der Operation eine stabile Belastungssituation und somit eine frühzeitige Mobilisation des Patienten ermöglicht.
Alle verwendeten Schaft-Implantate werden in einer breiten Größenvielfalt als auch mit unterschiedlichen Halslängen hergestellt. Somit kann der Schaft perfekt auf die Größe des Knochens und die anatomischen Gegebenheiten des einzelnen Patienten angepasst und abgestimmt werden. Zudem können Besonderheiten wie eine eventuelle bestehende Beinlängendifferenz ausgeglichen werden, um ein bestmögliches Ergebnis für unsere Patienten zu erzielen.
Sollten dennoch auch nach der Operation noch Beschwerden bestehen oder eine Komplikation der einliegenden Prothese auftreten, werden wir Ihnen in unserer Spezialsprechstunde oder auch stationär weiter zur Seite stehen, um mit Ihnen zusammen das bestmögliche Ergebnis zu erreichen.
>> Link auf YouTube - Wie kann ich meine künstlichen Gelenke schonen?![]() (externer Verweis)
(externer Verweis)
Literatur zum Thema aus dem König-Ludwig-Haus (Verlinkungen - blau gekennzeichnet - führen auf das jeweilige frei erhältliche PDF):
Anderson PM, Arnholdt J, Rudert M: Total Hip Arthroplasty After Spinal Fusion Surgery. Zeitschrift fur Orthopadie und Unfallchirurgie 2019.
Holzapfel BM, Burklein D, Greimel F, Noth U, Hoberg M, Gollwitzer H, Rudert M: Huftgelenkendoprothetik bei kongenitaler Dysplasie: Anatomische Besonderheiten und technische Stolpersteine. Orthopade 2011, 40(6):543-553.
Wechsel einer Hüftgelenkendoprothese
>> Link auf YouTube - Wie oft kann man ein künstliches Gelenk wechseln?![]() (externer Verweis)
(externer Verweis)
Der Wechsel einer Hüft-Prothese ist eine seltene Operation in Deutschland und bedarf großer Erfahrung in der Ursachenabklärung und der operativen Durchführung. Die Orthopädische Klinik König-Ludwig-Haus gehört bundesweit zu den vier Kliniken mit der meisten Erfahrung für erneute Operationen (sog. Revision) einer Hüft-Prothese (www.weisse-liste.de![]() - externer Verweis). Als zertifiziertes (endocCert
- externer Verweis). Als zertifiziertes (endocCert![]() - externer Verweis) Endoprothetik Zentrum der Maximalversorgung (EPZmax) sind wir eine bundesweite Anlaufstelle für Patienten mit einer schmerzhaften Hüft-Prothese.
- externer Verweis) Endoprothetik Zentrum der Maximalversorgung (EPZmax) sind wir eine bundesweite Anlaufstelle für Patienten mit einer schmerzhaften Hüft-Prothese.
In Deutschland werden jedes Jahr über 250.000 künstliche Hüftgelenke, die mittlerweile eine sehr lange Standzeit aufweisen, implantiert. Dennoch gibt es verschiedene Ursachen für eine notwendige Wechseloperation. In diesem Zusammenhang umfasst der Begriff „Revisionsendoprothetik“ alle möglichen operativen Eingriffe bei einer bereits eingebrachten Endoprothese. Gründe hierfür können neben der steigenden Lebenserwartung auch unerwünschte Ereignisse wie Ausrenkung (Luxation), Knochenbruch, Materialverschleiß oder –versagen sein. Die Revisionsendoprothetik gewinnt daher zunehmend an Bedeutung, was in der konstant steigenden Zahl an Wechseleingriffen, aktuell ca. 20.000 Hüft-TEP-Wechsel pro Jahr in Deutschland, zum Ausdruck kommt. In der Orthopädischen Klinik König-Ludwig-Haus wurden in den letzten Jahren etwa 800 primäre Hüften pro Jahr implantiert und etwa 200 Wechseloperationen an Endoprothesen der Hüfte pro Jahr durchgeführt. Zuweisungen dafür bekommen wir aus ganz Deutschland.
Klinische Hinweise auf eine bestehende Hüftprothesen-Lockerung können Schmerzen bei Belastung, Stauchungsschmerz (Pfannenlockerung), Rotationsschmerz (Schaftlockerung), Beinverkürzung (Einsinken der Prothese) oder eine schmerzhaft eingeschränkte Beweglichkeit sein. Die Orthopädische Klinik König-Ludwig-Haus ist als Endoprothetikzentrum der Maximalversorgung (endocert.de![]() - externer Verweis) durch EndoCert® zertifiziert und verfügt seit Langem über weitgehende, umfassende Kenntnisse und Erfahrungen bei den täglich durchgeführten Wechseloperationen. Dazu gehört zunächst eine umfassende Diagnostik mit Versagensanalyse, um die Ursachen der bestehenden Beschwerden aufzudecken. Hierzu gehören die klinische, laborchemische und mikrobiologische Diagnostik. Zum Ausschluss von Infektionen erfolgt in der Regel eine Punktion des betroffenen Gelenkes. Hinsichtlich der Bildgebung vervollständigen sonographische, radiologische und ggf. spezielle bildgebende Verfahren wie beispielsweise nuklearmedizinische Untersuchungen (z.B. Szintigraphie) die Diagnostik. Diese werden entweder direkt in unserem Hause oder für Sie andernorts organisiert und durchgeführt. Zunächst ist primär der Versuch des Prothesenerhaltes unter Austausch von abgenutzten Prothesenkomponenten angestrebt, ein kompletter Wechsel muss nicht immer erfolgen.
- externer Verweis) durch EndoCert® zertifiziert und verfügt seit Langem über weitgehende, umfassende Kenntnisse und Erfahrungen bei den täglich durchgeführten Wechseloperationen. Dazu gehört zunächst eine umfassende Diagnostik mit Versagensanalyse, um die Ursachen der bestehenden Beschwerden aufzudecken. Hierzu gehören die klinische, laborchemische und mikrobiologische Diagnostik. Zum Ausschluss von Infektionen erfolgt in der Regel eine Punktion des betroffenen Gelenkes. Hinsichtlich der Bildgebung vervollständigen sonographische, radiologische und ggf. spezielle bildgebende Verfahren wie beispielsweise nuklearmedizinische Untersuchungen (z.B. Szintigraphie) die Diagnostik. Diese werden entweder direkt in unserem Hause oder für Sie andernorts organisiert und durchgeführt. Zunächst ist primär der Versuch des Prothesenerhaltes unter Austausch von abgenutzten Prothesenkomponenten angestrebt, ein kompletter Wechsel muss nicht immer erfolgen.
Auf der Basis der erkannten Ursache entwickeln wir eine individuelle Strategie, wobei hierzu die aktuellsten Therapiekonzepte und neuesten operativen Versorgungsmöglichkeiten, teilweise auch minimal-invasive, angeboten werden. Wir verwenden dazu, je nach patientenspezifischen Bedürfnissen sowohl Standard-, als auch sogenannte Revisionsimplantate, oder nach individueller Vorgabe gefertigte patientenspezifische Sonderimplantate.

|
|

|
|
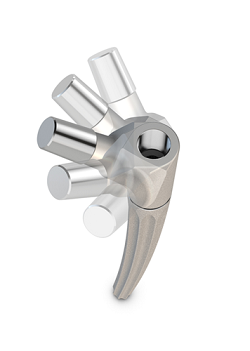
Modularer Hüft-Revisionsschaft (Firma Brehm, mit freundlicher Genehmigung)
Die Operationsstrategie beinhaltet zunächst meist den Zugang über die vorhandene Narbe mit Entfernen der gelockerten Prothesenkomponente. Weiter erfolgt ein ausgiebiges chirurgisches Säubern des gesamten Operationsgebietes und die Entnahme von Gewebeproben. Diese werden zur mikrobiologischen und histopathologischen Begutachtung (Untersuchungen zum Auffinden von Bakterien und damit verbundene entzündliche Veränderungen) verschickt.
Wie auch in der Erstversorgung verfolgen wir bei Wechseloperationen möglichst biologische, also zementlose, Verankerungsstrategien.
In der Regel bedürfen solcherart komplexe Operationen einer individuellen Nachbehandlung mit physiotherapeutisch geführter Mobilisation häufig unter Teilbelastung für mehrere Wochen.
Literatur zum Thema aus dem König-Ludwig-Haus (Verlinkungen - blau gekennzeichnet - führen auf das jeweilige frei erhältliche PDF):
Horas K, Arnholdt J, Steinert AF, Hoberg M, Rudert M, Holzapfel BM: Acetabular defect classification in times of 3D imaging and patient-specific treatment protocols. Orthopade 2017, 46(2):168-178.
Holzapfel BM, Rudert M: Pfannenrevision in der Alloarthroplastik des Huftgelenks : Aktuelle Therapiekonzepte und neue Entwicklungen. Orthopade 2017, 46(2):111-113.
Hoberg M, Holzapfel BM, Steinert AF, Kratzer F, Walcher M, Rudert M: Defektadaptierte Versorgung azetabularer Knochendefekte mit dem Revisio-System.. Orthopade 2017, 46(2):126-132.
Holzapfel BM, Noth U, Rudert M: A simple technique to seal the medullary canal in cemented revision arthroplasty. European journal of orthopaedic surgery & traumatology : orthopedie traumatologie 2015, 25(3):601-602.
Hoberg M, Konrads C, Huber S, Reppenhagen S, Walcher M, Steinert A, Barthel T, Rudert M: Outcome of a modular head-neck adapter system in revision hip arthroplasty. Archives of orthopaedic and trauma surgery 2015, 135(10):1469-1474.
Konrads C, Wente MN, Plitz W, Rudert M, Hoberg M: Damage to implants due to high-frequency electrocautery. Analysis of four fractured hip endoprostheses shafts. Orthopade 2014, 43(12):1106-1110.
Hoberg M, Holzapfel BM, Rudert M: Schmerzhafte Huftendoprothetik: Ein diagnostischer Algorithmus. Orthopade 2011, 40(6):474-480.
Rudert M, Hoberg M, Prodinger PM, Gradinger R, Holzapfel BM: Femoraler Huftprothesenwechsel. Chirurg 2010, 81(4):299-309.
Septische Chirurgie
>> Link auf YouTube - Kann ich Infektionen vermeiden?![]() (externer Verweis)
(externer Verweis)
Der Wechsel einer infizierten Prothese ist eine seltene Operation. Dennoch bedarf sie großer Erfahrung um eine erfolgreiche Behandlung der Infektion sowie die Wiederherstellung der Gelenkfunktion zu erreichen. Die Orthopädische Klinik König-Ludwig-Haus ist Endoprothetik Zentrum der Maximalversorgung und dient in dieser Funktion als hoch-spezialisierte Klinik für zuweisende Krankenhäuser und niedergelassene Orthopäden, die infizierte Prothesen nicht oder nur selten behandeln.
Prinzipiell sind zwei Situationen bei einer infizierten Prothese zu unterscheiden: Eine akute Infektion mit kurzer Symptomdauer und eine chronische Infektion mit langer Symptomdauer. Zu Beginn der Diagnosestellung erfolgt eine Befragung und Untersuchung des Patienten sowie eine Blutentnahme. In Einzelfällen kann dann schon die Diagnose gestellt werden. Üblicherweise erfolgt in einem nächsten Schritt die Probengewinnung aus dem Gelenk, welche zur Bestätigung der Diagnose beiträgt.
Die erfolgreiche Therapie einer infizierten Prothese gelingt in der Regel nur durch eine erneute Operation des betroffenen Gelenks. Zwei Strategien werden dabei unterschieden: Die Spülung der Prothese mit dem Wechsel austauschbarer Prothesenteile (Komponentenwechsel) und die vollständige Entfernung der Prothese. Üblicherweise ist bei einer chronischen Infektion eine vollständige Entfernung der Prothese erforderlich. Dabei wird in unserer Klinik zunächst ein sogenannter Platzhalter („Spacer“) eingesetzt, der das Gelenk zunächst stabilisiert und im betroffenen Gelenk antibiotisch wirkt. In einer zweiten Operation wird nach einer Dauer von ungefähr 6 bis 12 Wochen eine neue Prothese eingesetzt (zweizeitiger Wechsel). In Einzelfällen ist dies bereits nach einem kurzen Intervall von 2 bzw. 3 Wochen möglich.
Für den Prothesenwiedereinbau halten wir ein breites Spektrum an Prothesenmodellen und Sonderimplantaten vor, zum Beispiel anti-allergisch beschichtete Implantate und Implantate zur Kompensation von Knochendefekten.
In der Orthopädischen Klinik König-Ludwig-Haus behandelt Sie im Fall einer Infektion ein hoch spezialisiertes Team aus Orthopäden in enger Zusammenarbeit mit Mikrobiologen sowie Infektiologen. Um Keime gezielt medikamentös zu behandeln und bei Patienten mit vielen Vorerkrankungen internistische Mitbetreuung zu gewährleisten, arbeiten wir dabei im engen Kontakt mit der Uniklinik Würzburg zusammen.
Literatur zum Thema aus dem König-Ludwig-Haus (Verlinkungen - blau gekennzeichnet - führen auf das jeweilige frei erhältliche PDF):
Konrads C, Franz A, Hoberg M, Rudert M: Similar Outcomes of Two-Stage Revisions for Infection and One-Stage Revisions for Aseptic Revisions of Knee Endoprostheses. The journal of knee surgery 2018.
Ludemann M, Munoz P, Wagner M, Malzahn U, Horas K, Heuschmann P, Rudert M: Effekt topischer Antiseptika zur Prophylaxe periprothetischer Infektionen. Zeitschrift fur Orthopadie und Unfallchirurgie 2018, 156(5):567-573.
Lüdemann M, Konrads C, Rudert M: Polymethylmethacrylat (PMMA)-Knochenzement als Medikamententräger in der Endoprothetik. Chirurgische Allgemeine Zeitung 2017, 18(10):455-459.
Boelch SP, Jordan MC, Arnholdt J, Rudert M, Luedemann M, Steinert AF: Loading with vancomycin does not decrease gentamicin elution in gentamicin premixed bone cement. J Mater Sci Mater Med 2017, 28(7):104.
Frakturen bei einliegender Hüft- bzw. Kniegelenksprothese
Eine weitere Spezialisierung in unserem Hause ist die periprothetische Traumatologie, d.h. Knochenbrüche um die Prothese. Knochenbrüche (Frakturen) in unmittelbarer Nähe von einliegenden Prothesen stellen für den behandelnden Orthopäden eine große Herausforderung dar. Für eine erfolgreiche Behandlung sind nicht nur Kenntnisse in der Wechsel-Endoprothetik, sondern auch das Wissen um die Verletzungen des Bewegungsapparates essentiell. Wir arbeiten eng mit der Unfallchirurgischen Klinik der Uniklinik Würzburg zusammen. Bei ausgedehnten Knochendefekten und gleichzeitig bestehendem Knochenbruch ist manchmal auch ein Prothesenwechsel erforderlich. Meist muss hierbei auf Revisionsimplantate zurückgegriffen werden. Hier haben wir ebenfalls eine besonders lange Erfahrung und Expertise.
Literatur zum Thema aus dem König-Ludwig-Haus:
Holzapfel BM, Prodinger PM, Hoberg M, Meffert R, Rudert M, Gradinger R: Periprothetische Frakturen bei Huftendoprothese : Klassifikation, Diagnostik und Therapiestrategien. Orthopade 2010, 39(5):519-535.
Aufbau von Knochendefekten
Bei größeren operativen Eingriffen, wie z.B. Wechseloperationen von Kunstgelenken, aber auch in der operativen Therapie von Knochentumoren und tumorähnlichen Läsionen, können größere Knochendefekte entstehen. Knochengewebe weist zwar die Fähigkeit zur selbständigen Regeneration auf, in vielen Fällen reicht dieser Reparaturmechanismus jedoch nicht aus, um den Defekt wieder vollständig aufzufüllen.
Es bestehen verschiedene Möglichkeiten, Knochendefekte zu therapieren:
Körpereigener Knochen
Körpereigener Knochen (autologer Knochen) kann z.B. aus dem Beckenkamm oder auch aus den Enden der langen Röhrenknochen gewonnen werden, um ihn in den Defektbereich einzubringen. Vorteil des Verfahrens ist das gute biologische Heilungspotential des körpereigenen Knochens. Aus diesem Grund wird dieses Verfahren wann immer möglich der Vorzug gegeben. Die Menge an körpereigenem Knochen ist jedoch limitiert. Für größere Defekte ist die verfügbare Menge mitunter nicht ausreichend.
Knochen von Knochenspendern
Über ein besonderes Herstellungsverfahren (TELOS Knochenbank) kann überschüssiges Knochenmaterial, das bei orthopädischen Operationen anfällt aufbereitet und sterilisiert werden. Es steht dann für andere Patienten als Spendermaterial zur Verfügung oder wird für die Forschung verwendet. In der Orthopädischen Klinik König Ludwig Haus wird eine hausinterne Knochenbank betrieben. Vorteil gegenüber dem körpereigenen Knochen ist die höhere Verfügbarkeit. In der eigenen Knochenbank werden die Materialien nach zertifizierten Vorgaben aufbereitet und gelagert, so dass praktisch kaum eine Möglichkeit für die Übertragung von Krankheiten dadurch besteht. Zu diesem Zweck wurde an der Orthopädischen Klinik König-Ludwig-Haus bereits in der 90er Jahren eine sog. „Knochenbank“ etabliert und 2013 und 2018 gem. §§20b und c Arzneimittelgesetz (AMG) und §8 Abs. d Transplantationsgesetz (TPG) erfolgreich re-zertifiziert. Dadurch kann anfallender Knochen geeigneter und schriftlich eingewilligter Spender nach strengen Regeln gewonnen, geprüft, aufgearbeitet und gelagert (kryokonserviert) werden, um im Bedarfsfall als Transplantat für weitere Patienten verwendet werden zu können.
Knochenersatzmaterialien
Die Anwendung von synthetischen Knochenersatzmaterialen mit qualitativ ähnlichen Eigenschaften wie körpereigener Knochen, ist eine weitere Möglichkeit Knochendefekte zu behandeln. Verschiedene Materialien kommen dabei zum Einsatz: Am häufigsten werden keramische Knochenersatzmaterialien eingesetzt (ß-Tricalciumphosphat oder Hydroxylapatit). Die Materialien können in unterschiedlichen Formen und Zusammensetzungen hergestellt und kommerziell bezogen werden. Sie eignen sich besonders für kleinere Defekte, da sie keine biologische Heilungspotenz haben. Sie dienen dem vorhandenen Knochen als Leitschiene, um einen Defekt zu verschließen.
In der Orthopädischen Klinik König Ludwig Haus werden alle Möglichkeiten des Knochenersatzes angewendet. Jedes dieser Verfahren hat seine Vor- und Nachteile, so dass Ihr Arzt für sie das beste Verfahren auswählen kann. Es ist möglich die unterschiedlichen Verfahren zu kombinieren, um besonders große Knochendefekte zu behandeln.
Literatur zum Thema aus dem König-Ludwig-Haus (Verlinkungen - blau gekennzeichnet - führen auf das jeweilige frei erhältliche PDF):
Hoberg M, Holzapfel BM, Steinert AF, Kratzer F, Walcher M, Rudert M: Defektadaptierte Versorgung azetabularer Knochendefekte mit dem Revisio-System. Orthopade 2017, 46(2):126-132.
Hettich G, Schierjott RA, Ramm H, Graichen H, Jansson V, Rudert M, Traina F, Grupp TM: Method for quantitative assessment of acetabular bone defects. Journal of orthopaedic research : official publication of the Orthopaedic Research Society 2018.
Holzapfel BM, Rudert M, Hutmacher DW: Gerüstträgerbasiertes Knochen-Tissue-Engineering. Orthopade 2017, 46(8):701-710.
Wissenschaft
https://www.med.uni-wuerzburg.de/orthopaedie/bernhard-heine-centrum-fuer-bewegungsforschung/klinische-forschung/translationale-orthopaedische-chirurgie/![]()
https://www.med.uni-wuerzburg.de/orthopaedie/bernhard-heine-centrum-fuer-bewegungsforschung/![]()
https://www.med.uni-wuerzburg.de/mcw/startseite/![]()
(alle Verweise sind externe Verweise)